手术台上,躺着一位心脏暂时停跳的患者。
周围围了不少医生,屏气凝神地执行着手术操作——股静脉插管,阻断上腔静脉,打开右心房,松开下腔静脉阻断钳……
几十分钟后,一颗形状怪异的肿物被完整取出,它的头部是乳白色的「葡萄状」,后面跟着一条长长的、超过 20cm 的「树枝状」尾部——每一处都预示着它曾张牙舞爪地填满患者的心脏和血管。
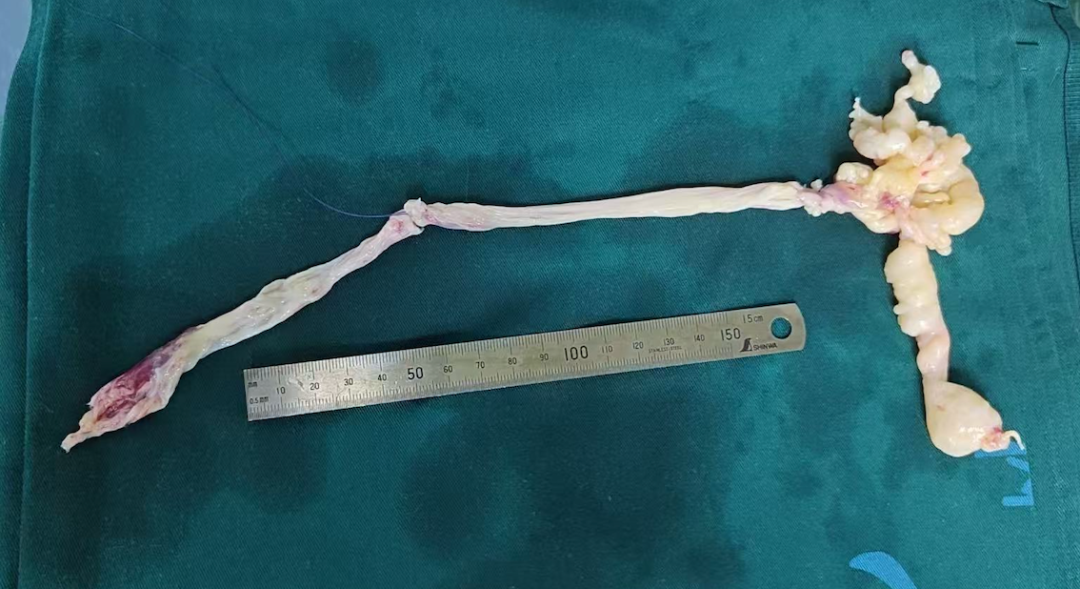
从心脏和血管中取出的肿块
总长约 30cm 的肿瘤,从子宫一路「长」到心脏
时间回到 20 天前。
因「胸闷不适半月」,现年 45 岁的女性患者来到浙江大学医学院附属第二医院心脏大血管外科就诊,接诊的是副主任孔敏坚。

治疗团队首先安排患者进行了三维超声心动图 CT 全主动脉造影,结果显示,患者右心增大,右心房内有稍高回声团,这表明患者可能存在心房肿瘤或心房血栓。
与此同时,全主动脉造影还发现,患者的病变并不止心脏,其盆腔左侧存在多发的增粗迂曲血管影,意味着可能是动静脉畸形。
考虑到患者为女性,45 岁正是围绝经期,并且患者表示自己近 2 月有月经不规律的情况,因此又补充了妇科影像学检查。其中的盆腔增强 CT 显示,患者子宫多发肌瘤,右侧附件区囊肿,盆腔左侧血管曲张,左髂静脉、下腔静脉可疑充盈缺损。
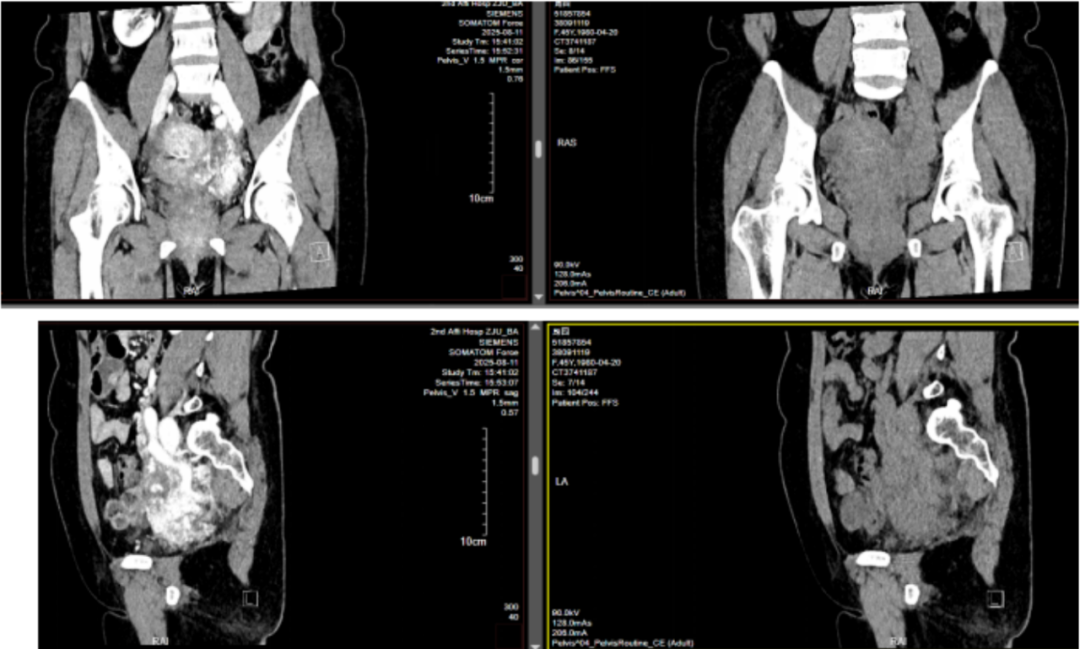
盆腔增强 CT
围绝经期女性、子宫肌瘤、血管异常、心脏肿瘤,这几个关键词一结合,治疗团队很快想到了一种临床表现缺乏特异性的少见良性疾病:静脉内平滑肌瘤病(intravenous leiomyomatosis,IVL)。
这是一种沿静脉血管生长的平滑肌瘤,通常起源于盆腔静脉,向上沿静脉系统蔓延,可累及髂静脉、下腔静脉和心脏,肿瘤生长在静脉内,一般不侵犯静脉壁。[1]
其中,以心脏症状为首发表现的患者并不少见,但由于常被漏诊或误诊,未得到及时救治时甚至可能导致猝死。[1]
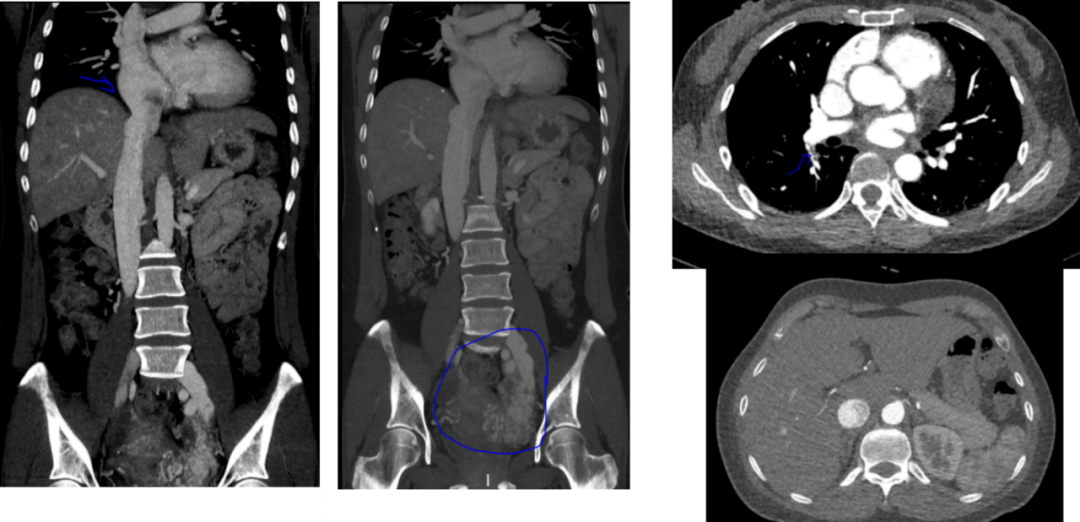
下肢静脉 CTA
本例患者就是一例肿瘤从盆腔一路「长」到心脏的案例。「虽然影像学上无法准确测量肿瘤的总长,但可以参考从胸骨柄到肚脐的距离。保守估计全长应该超过了 30 公分。」
于是,治疗方案就成了随之而来的挑战:长在血管和心脏里的肿瘤,该怎么切除?
连根拔起,还是分段切除?
因为病灶多、病情复杂,心脏大血管外科很快召集了妇科、普外科、血管外科、重症监护房、泌尿外科、放射科、麻醉手术部等一众科室,进行围绕患者手术方式选择及围术期治疗方案的多学科会诊(MDT)。
中心议题就一个,这位患者的情况,到底是一期手术、将肿瘤连根拔起,还是分期手术、分段切除?
一期手术指在深低温及心肺分流术下将心腔和血管中肿瘤全部切除取出,并同时完成全子宫及双侧附件(卵巢+输卵管)切除;分期手术将手术分为盆腔段和盆腔以外段两部分,间隔一段时间分两次取出。
一期手术的优点是可减少术中发生栓塞的可能,同时可降低手术费用;不足之处是手术持续时间长,创伤大,出血量多,术后并发症较多。[2]
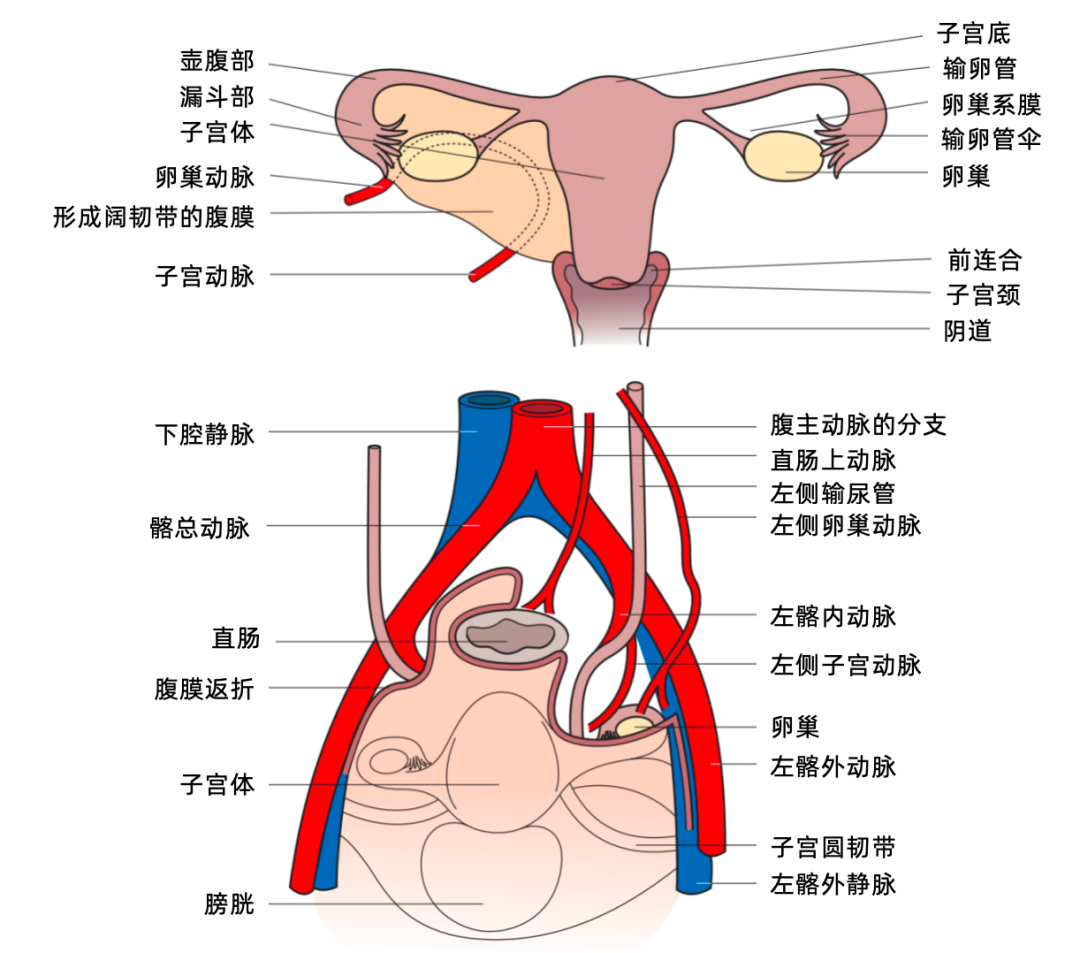
图源:参考资料 3,心脏大血管外科陈春阳 译
《盆腔静脉内平滑肌瘤病临床诊治中国专家共识》指出,在评估完备、准备充分、手术风险可控、手术安全能够保证的情况下,对于肿瘤未累及大血管或心脏、或者虽累及了大血管或心脏但肿瘤易于取出的患者,应该尽量行一期手术。[1]
「我们接诊的这位患者,盆腔血管畸形复杂程度及腹部血管内黏连程度非常大,出血风险比较高。」根据术前根据影像学结果,放射科钟建国副主任医师分析认为,想要取出患者右心房的肿瘤,一般需要建立体外循环,而体外循环所需的肝素化,可能会引起盆腔部位渗血甚至大出血。
因此,治疗团队一致决定分两步走:先由妇科团队主导,完整切除全子宫+双侧附件并处理血管畸形;再择期进行二期手术,由心脏大血管外科和普外科联合主导,打开心脏及下腔静脉「拽出」堵在血管里的剩余肿瘤部分。
随时可能大出血,花 7 小时切断肿瘤的「根」
第一场手术安排在患者入院后第 12 天。
全麻后,腹腔镜下可见患者的子宫右前壁有一直径 2cm 的肌瘤样凸起,左侧宫旁隆起,表面是丰富迂曲的血管,与此同时,左侧卵巢血管也呈串珠样改变,左侧盆侧壁与乙状结肠局部致密粘连。
与预想中一样,患者有着非常明显的左侧盆腔血管畸形,这些形状不规则的血管丛如同一颗随时会爆的「血管炸弹」,如何完整切除、避免大出血,成了第一场手术的关注重点。

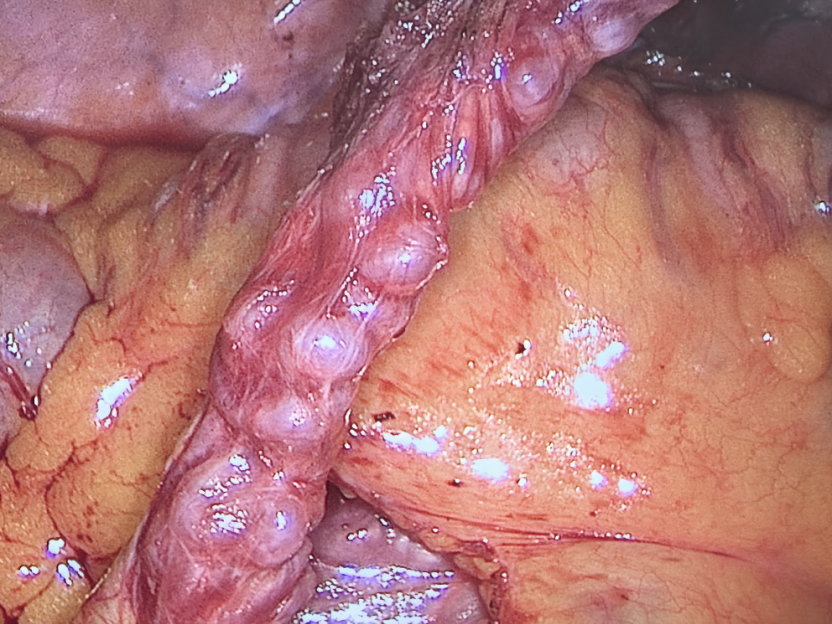
左侧卵巢血管呈串珠样改变
血管外科何敏志率先上场,在患者右股动脉穿刺,在超滑导丝引导下将球囊导管置入了左髂内动脉,随时准备着阻断血流。
妇科病区张伟江副主任紧随其上,先用超声刀分离盆腔粘连,随后依次游离两侧的卵巢血管,分别利用血管夹钳夹后,离断两侧卵巢血管。
接着打开左侧阔韧带前后叶,暴露宫旁组织,左侧宫旁的血管畸形展现在治疗团队面前:没有典型的粗大子宫动静脉,取而代之的是簇状的血管丛,左侧髂内静脉从髂总静脉分叉后,立即分为多条属支,每条静脉表面满布的迂曲小静脉、左侧输尿管周围的复杂血管……
由于血管畸形走形复杂、数量众多且大小不一,无法按照正常解剖进行分离,稍不注意就会出血,分离过程只能慢工出细活。
静默无声地血管分离过程持续了约 3 小时,终于,左侧宫旁血管丛及输尿管被完全游离,暴露了左侧的髂内静脉。
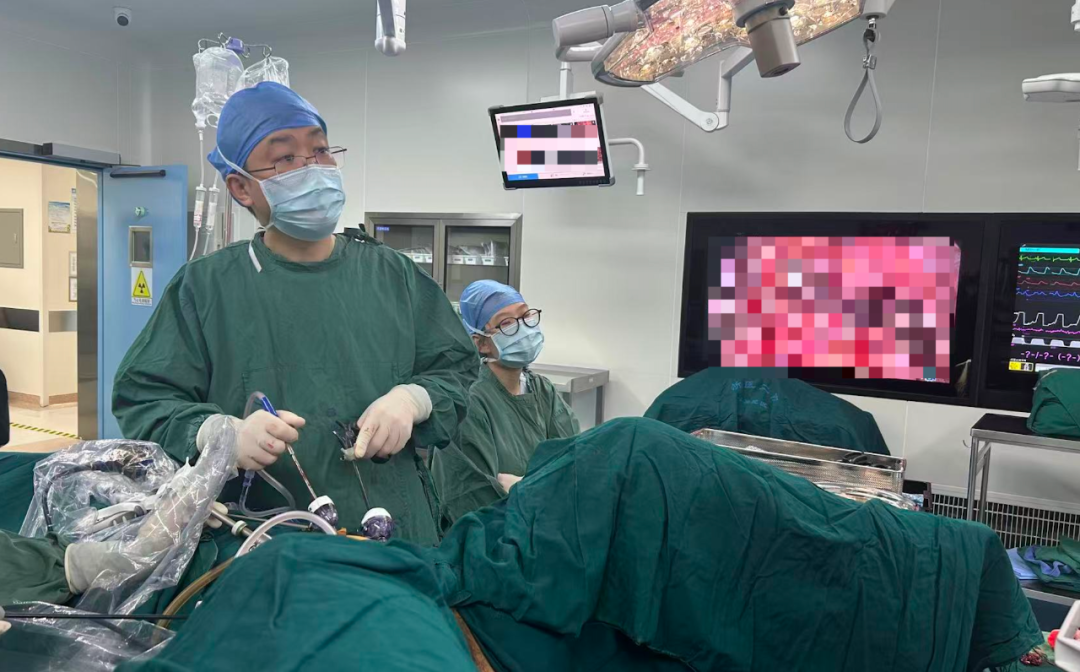
妇科病区张伟江副主任正在手术
但手术到这里仍未结束。进一步环形切断阴道壁后,子宫及双附件被整体切除。经阴道取出后,可见子宫右前壁有一直径 3cm 的肌瘤,子宫左后壁也有质软肌瘤样组织。
接着,利用提前置入的球囊阻断左侧髂内动脉,血管夹钳夹左侧髂内静脉的远心端,用剪刀切开髂内静脉的近心端,确认腔内无明显肌瘤样组织后(这是为了方便二次手术时将静脉内的平滑肌瘤顺利抽离),断端用血管夹钳夹止血,并彻底冲洗盆腔、解除球囊阻断。

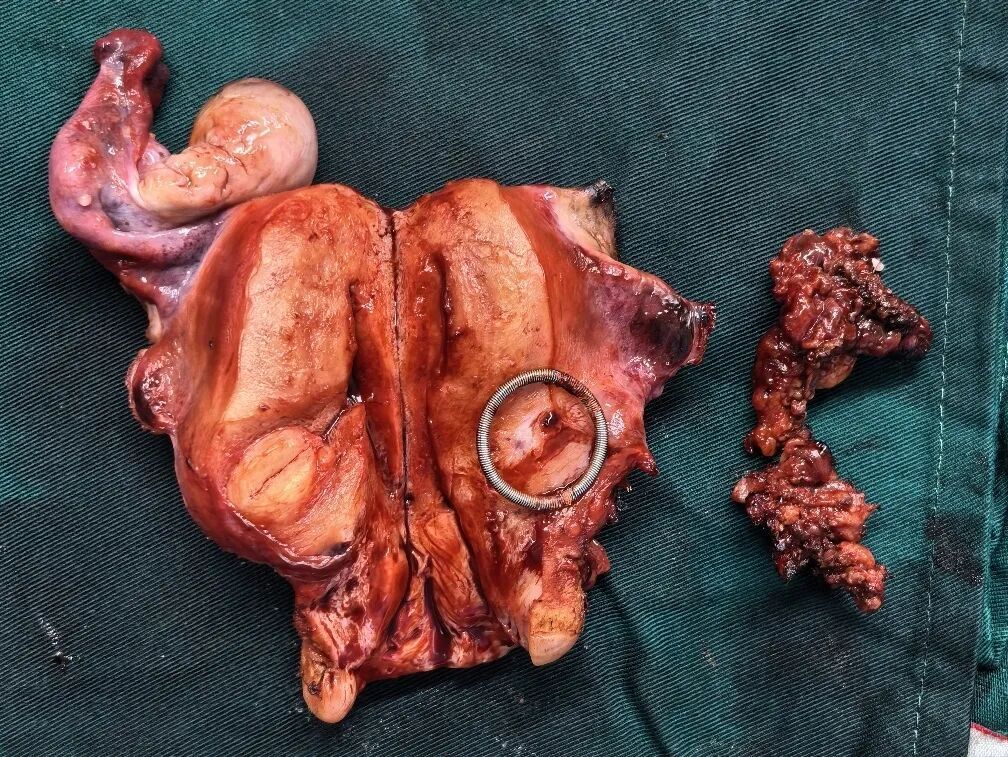
子宫及双附件、一期手术取出的瘤体
最终,历时近 7 小时的手术顺利完成,虽然面对着「血管炸弹」的出血挑战,最终术中出血仅约 200 毫升。
术后,患者转入重症监护室加强监护,2 天后病情稳定并转至普通病房,下一场手术安排在 1 周后。
切开心脏和下腔静脉,将剩余瘤体再次一分为二
第二场手术的「重头戏」,无疑是体外循环——这意味着患者的心脏需要暂时停跳。
此外,由于血管内的平滑肌瘤充满了下腔静脉与右心房,治疗团队再次面临连根拔起还是分段切除的抉择。
术前根据影像学结果充分评估后,治疗团队认为可能较难实现从心脏一次性将血管内肿瘤全部取出,如果取不完整,还需要增加再次开口操作,或造成术后复发,既然如此,那就再次分段:分别从心脏和下腔静脉打开入口,将剩余瘤体分为上下两段分别从上下两端取出。
首先取下腔静脉内肿块。
正中切口开腹后,将下腔静脉近端游离至近肝静脉处、远端游离至肾静脉 4cm 处,阻断血管并在距离肾静脉汇入处 4cm 的部位切开下腔静脉,充满静脉腔的条索状肿瘤暴露于术野之中,随后将瘤体完整取出。
接着便是取出心脏内肿块。
常规建立体外循环后,经患者股静脉插管,并阻断上腔静脉,随后打开右心房,可见肿瘤几乎填满了右心房、右心室。临时松开腹部下腔静脉的阻断钳后,一颗形状怪异的平滑肌瘤,被完整地从心脏内「扯」了出来。

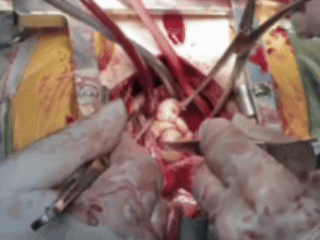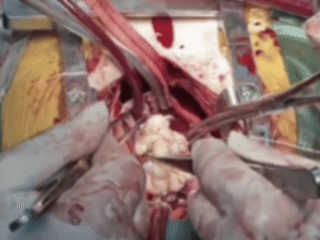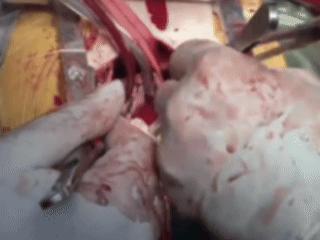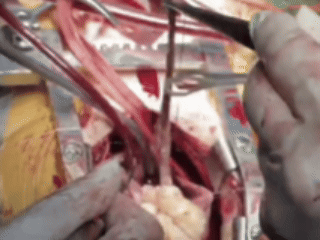
从心脏中取出肿瘤
在场的医生们纷纷松了一口气,不过这并非标志着手术全部完成,因为还需要确认是否有瘤体残留。
打开肺动脉,未见瘤体;食道超声,同样未见瘤体——经过一系列查漏补缺后,重新建立体内循环,拔除各种插管,仅留置胸腔引流管 2 根,逐层关胸、缝合。
当治疗团队将从心脏出取出的上半段,与从下腔静脉处取出的下半段合在一起时,发现仅二期手术取出的瘤体,总长就已经超过 20cm。
术后,患者被送入心脏大血管外科 ICU,第 2 天转回普通病房。
回想起整个手术过程,主诊的孔敏坚十分庆幸在术前进行了充分的检查和多学科讨论。

「因为右心占位需要考虑各种原因,尤其对于女性患者,需要确认是否是妇科或腹腔肿瘤长到心脏,如果术前没有发现,术中打开心脏才发现肿瘤的『根』在下面,那么就会非常棘手。」
术后 4 天,复查三维超声心动图显示,患者心脏无肿瘤样组织残留,右心功能正常范围。术后 9 天,患者达到了出院标准,顺利出院。
致谢:本文经 浙江大学医学院附属第二医院心脏大血管外科副主任 孔敏坚 、妇科病区副主任 张伟江 专业审核,心脏大血管外科 陈春阳 对本文亦有贡献
文中未注明的插图,均由治疗团队提供
策划:肯德羊|监制:islay
题图来源:治疗团队提供
特别声明:以上文章内容仅代表作者本人观点,不代表本网站观点或立场。如有关于作品内容、版权或其它问题请与我们联系删除或修改。

 澳鸟-全球资讯平台
澳鸟-全球资讯平台









